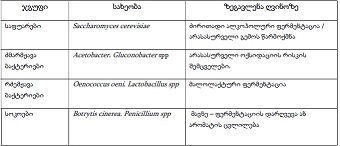
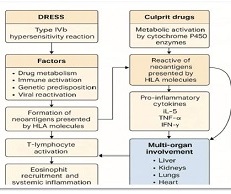
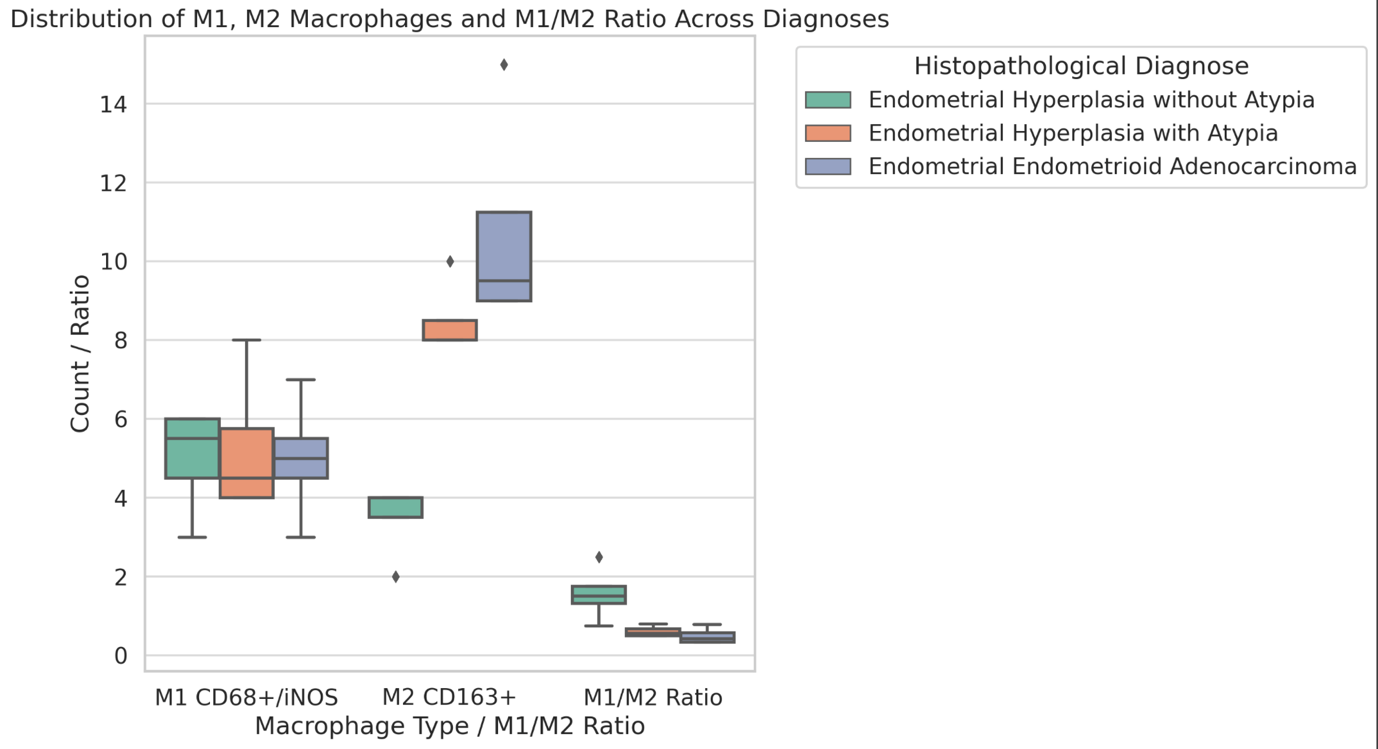
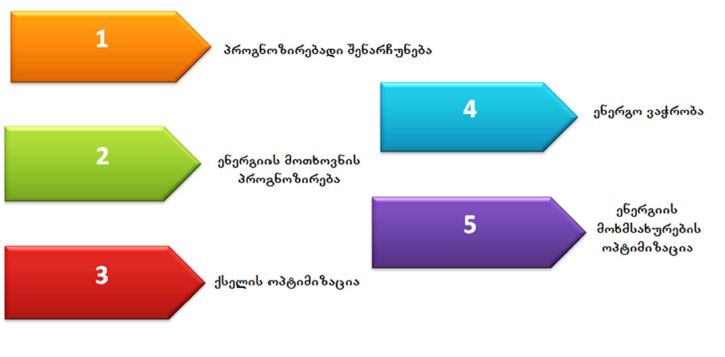
პოსტკოვიდური გუნებ-განწყობის ცვლილების რისკ-ფაქტორები: ჯვარედინი კვლევა კავკასიელთა პოპულაციის კოჰორტაში
ჩამოტვირთვები
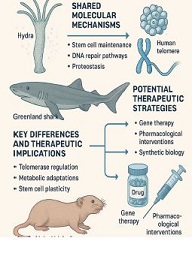
პოსტ-COVID-19 სინდრომი დაკავშირებულია სხვადასხვა სახის მუდმივ ფსიქოლოგიურ სიმპტომებთან. ეს კვლევა COVID-19-სგან გამოჯანმრთელებულ პირებში აფასებს გუნებ-განწყობის ცვლილების სიმძიმეს და მასთან დაკავშირებულ დემოგრაფიულ და კლინიკურ რისკ-ფაქტორებს.
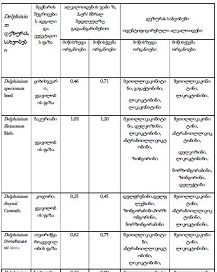
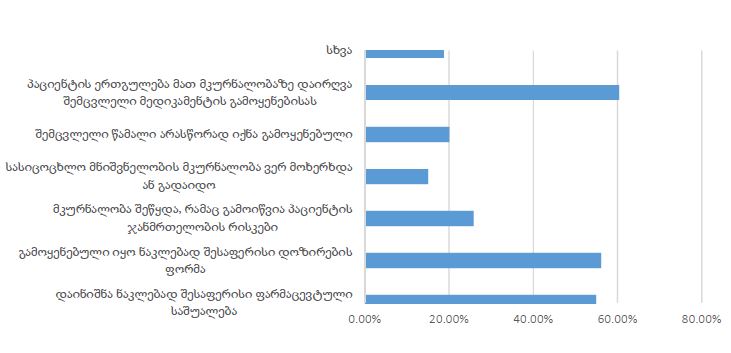
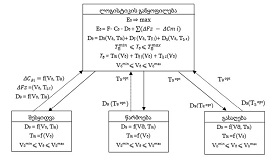
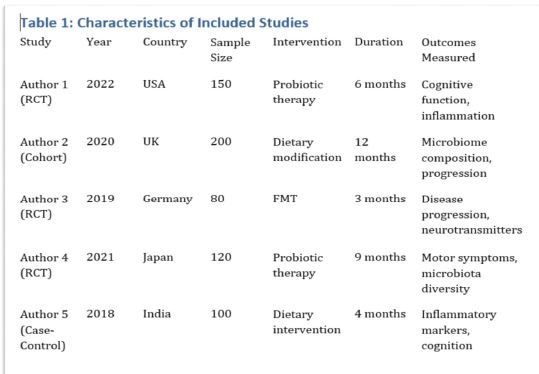
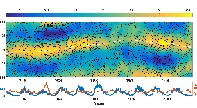
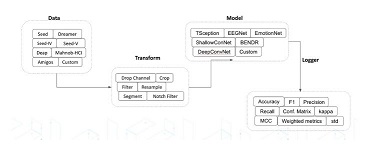
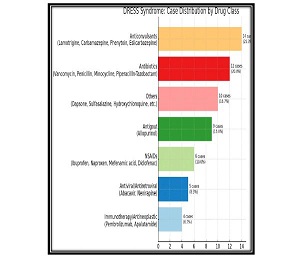
ჩვენი კვლევის ფარგლებში ჩატარდა ჯვარედინი ტიპის კვლევა კავკასიის რეგიონის მაცხოვრებელ 200 ადამიანზე, COVID-19-ის გადატანიდან 3-დან 24 თვემდე პერიოდში. გუნებ-განწყობის ცვლილებები შეფასდა PHQ-9-ისა და Beck Depression Inventory-ის (BDI) გამოყენებით. ძირითადი ცვლადები მოიცავდა ასაკს, სქესს, ზოგად ფიზიკურ ჯანმრთელობას, ანამნეზში ჰოსპიტალიზაციის არსებობას, კარანტინის ისტორიას, ვაქცინაციის სტატუსს და სხვადასხვა სეროლოგიური ბიომარკერების დონეს (CRP, IL-6).
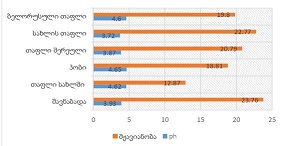
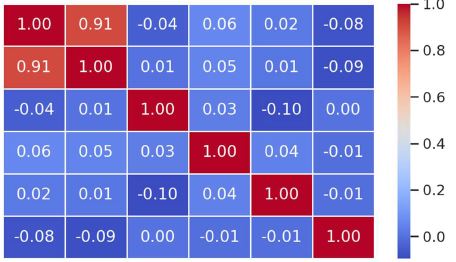
აღწერითი სტატისტიკური ანალიზის ტენდენციები მიუთითებს ტესტებით მიღებულ მომატებულ ქულებს ქალთა საკვლევ კოჰორტაში, საშუალო ასაკის მონაწილეებში და ქრონიკული დაავადებების მქონე პირებში. თუმცა, სტატისტიკურად სარწმუნო მნიშვნელობა არ იქნა მიღწეული (PHQ-9: p > 0.5; BDI: p > 0.2). PHQ-9 და BDI ქულები დადებით კორელაციაშია, რაც ადასტურებს თანმიმდევრულ გუნებ-განყობის დაქვეითების სიმპტომატოლოგიას. დამატებითი ცვლადები, როგორიცაა COVID-19-ის შემდგომი პერიოდი, ეკონომიკური გავლენა და ძილის რეჟიმი, შემდგომი კვლევის პროცესშია.
კვლევის შედეგად გამოვლენილი ტენდენციები მიუთითებს, რომ კონკრეტული დემოგრაფიული ჯგუფები შესაძლოა, უფრო მგრძნობიარენი იყვნენ COVID 19-ის შემდგომ გამოვლენილი გუნებ-განწყობის ცვლილების მიმართ. ეს დასკვნები ხაზს უსვამს ფსიქიკური ჯანმრთელობის მიზნობრივი მონიტორინგისა და სამომავლო გრძივი ანალიზის საჭიროებას, რათა დადასტურდეს ამ ტენდენციების არსებობა.
Downloads
C. J. Watson, R. H. Thomas, T. Solomon, B. D. Michael, T. R. Nicholson, and T. A. Pollak, “COVID-19 and psychosis risk: Real or delusional concern?,” Neurosci Lett, vol. 741, Jan. 2021, doi: 10.1016/J.NEULET.2020.135491.
M. Oldham, A. Slooter, C. Cunningham, and et al., “Characterising neuropsychiatric disorders in patients with COVID-19,” Lancet Psychiatry, vol. 7, pp. 932–933, 2020.
S. Kremer et al., “Neurologic and neuroimaging findings in patients with COVID-19: A retrospective multicenter study,” Neurology, vol. 95, no. 13, pp. E1868–E1882, Sep. 2020, doi: 10.1212/WNL.0000000000010112.
G. Kobaidze, M. Janelidze, T. Sakvarelidze, S. Kepuladze, and S. Kartsivadze, “Assessment of cognitive-mnestic and emotional dysfunction in post-COVID syndrome - a critical review of the literature,” ქართველი მეცნიერები, vol. 6, no. 4, pp. 419–436, Dec. 2024, doi: 10.52340/gs.2024.06.04.40.
P. Austin, “An introduction to propensity score methods for reducing the effects of confounding in observational studies,” Multivariate Behav Res, vol. 46, pp. 399–424, 2011.
I. Siow, K. Lee, J. Zhang, S. Saffari, A. Ng, and B. Young, “Stroke as a neurological complication of COVID-19: a systematic review and meta-analysis of incidence, outcomes and predictors,” J Stroke Cerebrovasc Dis, vol. 30, 2021.
A. B. Docherty et al., “Features of 20 133 UK patients in hospital with covid-19 using the ISARIC WHO Clinical Characterisation Protocol: Prospective observational cohort study,” The BMJ, vol. 369, May 2020, doi: 10.1136/BMJ.M1985.
S. Keddie, J. Pakpoor, C. Mousele, and et al., “Epidemiological and cohort study finds no association between COVID-19 and Guillain-Barré syndrome,” Brain, 2020.
C. Iadecola, J. Anrather, and H. Kamel, “Effects of COVID-19 on the nervous system,” Cell, vol. 183, pp. 16–27, 2020.
M. Panigada, N. Bottino, P. Tagliabue, and et al., “Hypercoagulability of COVID-19 patients in intensive care unit: a report of thromboelastography findings and other parameters of hemostasis,” J Thromb Haemost, vol. 18, pp. 1738–1742, 2020.
C. Watson, R. Thomas, T. Solomon, B. Michael, T. Nicholson, and T. Pollak, “COVID-19 and psychosis risk: real or delusional concern?,” Neurosci Lett, vol. 741, 2021.
N. Vindegaard and M. Benros, “COVID-19 pandemic and mental health consequences: systematic review of the current evidence,” Brain Behav Immun, vol. 89, pp. 531–542, 2020.
Y. Xie, B. Bowe, G. Maddukuri, and Z. Al-Aly, “Comparative evaluation of clinical manifestations and risk of death in patients admitted to hospital with COVID-19 and seasonal influenza: cohort study,” BMJ, vol. 371, 2020.
E. J. Williamson et al., “Factors associated with COVID-19-related death using OpenSAFELY,” Nature, vol. 584, no. 7821, pp. 430–436, Aug. 2020, doi: 10.1038/S41586-020-2521-4.
F. Hernandez-Fernandez, H. Valencia, R. Barbella-Aponte, and et al., “Cerebrovascular disease in patients with COVID-19: neuroimaging, histological and clinical description,” Brain, vol. 143, pp. 3089–3103, 2020.
საავტორო უფლებები (c) 2025 ქართველი მეცნიერები

ეს ნამუშევარი ლიცენზირებულია Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 საერთაშორისო ლიცენზიით .